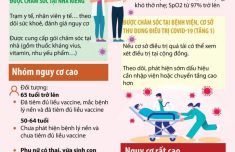
Khuyến cáo dưới đây áp đây áp dụng cho bệnh nhân nhiễm COVID-19 . Bệnh nhân đang trong tình trạng thở máy không xâm lấn hoặc thở máy áp lực dương liên tục ( CPAP) thường gặp khó khăn trong việc dinh dưỡng bằng đường miệng. Việc thiếu dinh dưỡng có liên quan đến việc kéo dài thời gian nằm viện và tăng tỉ lệ tử vong ở bệnh nhân COPD đang phải thở máy NIV.
Thức ăn và những chất dinh dưỡng đưa vào bằng đường miệng là tối ưu nhất , tuy nhiên nếu lượng đưa vào không duy trì hoặc gặp khó khăn trong vòng 2 ngày, phương pháp nuôi ăn hỗ trợ với ống thông – mũi dạ dày ( Nuôi ăn NG) là lựa chọn cần thiết.
Phương pháp nuôi ăn đối với bệnh nhân đang sử dụng NIV/ CPAP có thể gây ra một số vấn đề như là rò rỉ khí , kích ứng dạ dày. Nếu phương pháp nuôi ăn NG được cho là cần thiết phải sử dụng thì việc áp dụng những biện pháp dưới đây có thể sẽ giúp tăng hiệu quả giảm được những rủi ro cho bệnh nhân:
1. Với những bệnh nhân việc sử dụng mặt nạ silicone và vừa với mặt sẽ giúp giảm việc rò rỉ khí và nguy cơ tổn thương da do áp lực.
2. Sử dụng ống nuôi ăn 8FR có lỗ khoan nhỏ nếu có thể
3. Sự căng thẳng của dạ dày có thể dẫn đến khả năng dung nạp thức ăn kém và làm suy giảm chức năng cơ hoành. Bơm thức ăn qua đường ruột nên được ưu tiên cho bệnh nhân đang điều trị NIV / CPAP để thức ăn có thể được truyền liên tục với tốc độ chính xác. Có thể cân nhắc cho ăn nhỏ giọt bằng trọng lực nếu không có sẵn máy bơm cho ăn qua đường ruột, tuy nhiên, không nên cho ăn nhanh do có thể tăng nguy cơ hít phải.
4. Cân nhắc sử dụng thiết bị giải nén dạ dày như Van Farrell (Avanos) hoặcHệ thống giải nén dạ dày ENFit (Medicina). Những chất này giải nén dạ dày trongcho ăn.
5. Đảm bảo bệnh nhân nằm thẳng một góc 30 – 40 độ trong khi cho ăn.
6. Sử dụng thuốc hỗ trợ nhu động ruột thường xuyên có thể giúp giảm căng tức dạ dày bằng cách thúc đẩy quá trình làm rỗng dạ dày.NICE CG32 hỗ trợ việc sử dụng metoclopramide và erythromycin một mình hoặc trong kết hợp. Liều prokinetic của Metoclopramide (10mg TDS) và erythromycin (100-250mg TDS) đã được đề xuất.
7. Nếu các biện pháp trên không thành công thì chọc hút dịch dạ dày và kiểm tra lượng dịch vị còn sót lại trong dạ dày.(GRV) có thể có ích trong việc giảm áp lực dạ dày và kiểm tra sự hấp thụ của thức ăn. GRV <500ml / 6hrs được coi là chấp nhận được. Lặp lại sau 6 giờ nếu> 500ml. Có thể sử dụng ống NG 7 có lỗ nhỏ mặc dù 10 -12Fr ống cho ăn bằng polyurethane có thể thích hợp hơn.
8. Có thể xem xét các ống nasojejunal (NJ) để khắc phục các vấn đề về không dung nạp đường tiêu hóa
9. Dinh dưỡng qua đường tĩnh mạch (PN) nên được xem xét khi cho ăn qua đường tiêu hóa và đường miệng không thành công, đặc biệt là ở những người bị suy dinh dưỡng từ trước. Do nguy cơ nhiễm trùng huyết và các biến chứng chuyển hóa
10. PN ngoại vi (<850mOsm / l) không được khuyến cáo là lựa chọn đầu tay do ít chất dinh dưỡng,mật độ và khối lượng chất lỏng cao. PN ngoại vi phải được giám sát cẩn thận để tránh viêm tắc tĩnh mạch vì nó rất dễ kích thích tĩnh mạch và có thể dẫn đến mất khả năng tiếp cận thuốc.Nên sử dụng đường giữa ngoại vi khi truyền dịch, có thể kéo dài hơn 6 ngày10. Nếu, chúng phải dành riêng cho PN và được quay sau mỗi 24 – 48 giờ.